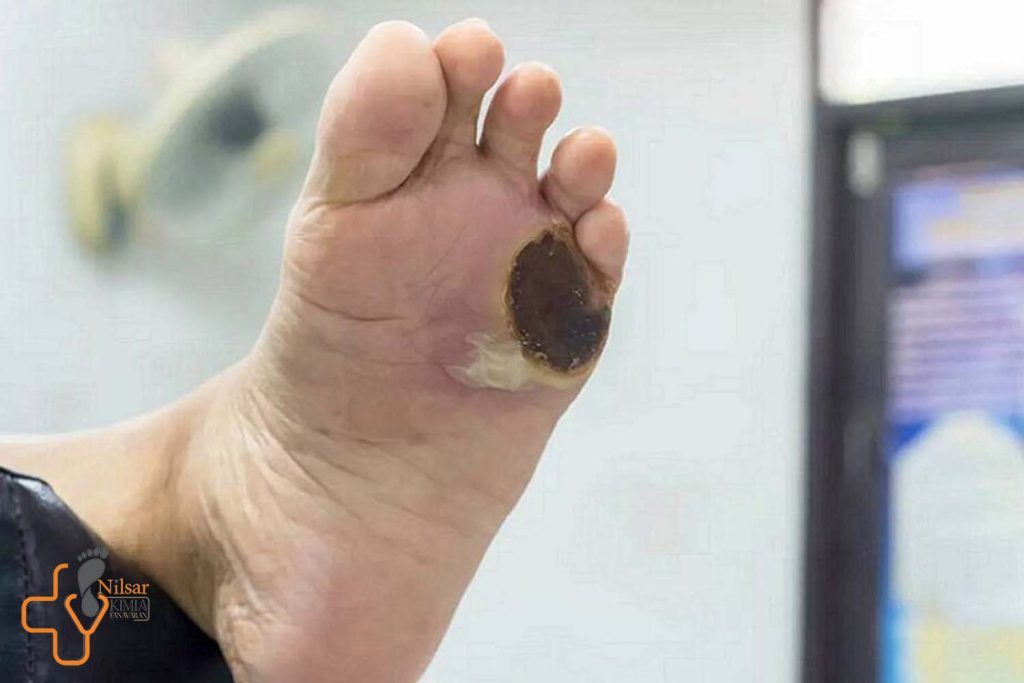
زخمهای پای دیابتی یکی از مهمترین مشکلات بهداشتی در بیماران مبتلا به دیابت است. این زخمها میتوانند باعث عوارض جدی مانند عفونت، گانگرن و در نهایت قطع عضو شوند. علاوه بر این، درمان ناکافی زخمهای دیابتی میتواند کیفیت زندگی بیماران را به شدت تحت تأثیر قرار دهد. بنابراین، مدیریت مؤثر زخمهای دیابتی به عنوان یک چالش عمده در مراقبتهای پزشکی و بهداشتی مطرح است.
برای درمان زخم دیابت حتما ازر صفحه درمان زخم دیابت دیدن فرمایید.

در درمان زخمهای دیابتی، درمانهای موضعی نقش مهمی ایفا میکنند. این درمانها میتوانند شامل انواع پانسمانها، داروهای موضعی، و تکنیکهای جراحی برای تسریع روند بهبود زخم باشند. به ویژه با پیشرفتهای اخیر در علم پزشکی و فناوریهای نوین، رویکردهای جدیدی برای درمان زخمهای پای دیابتی در حال ظهور هستند که در این مقاله به بررسی آنها پرداخته خواهد شد.
تعریف زخم پای دیابتی
زخم پای دیابتی یکی از عوارض شایع دیابت است که در اثر مشکلات مختلفی در گردش خون و اختلالات عصبی در پاها ایجاد میشود. این زخمها معمولاً به دلیل کاهش حساسیت پوست و بافتها در اثر آسیب به اعصاب و همچنین کاهش جریان خون به ناحیههای مختلف بدن بروز میکنند. در این وضعیت، افراد مبتلا به دیابت ممکن است متوجه آسیبها یا زخمهای کوچک روی پوست خود نشوند، چرا که در نتیجه مشکلات عصبی احساس درد را از دست دادهاند.
این زخمها معمولاً در نواحی تحت فشار پا مانند انگشتان، پاشنه یا کف پا ظاهر میشوند و میتوانند به سرعت عفونت کنند. در صورتی که درمان به موقع صورت نگیرد، زخمها میتوانند عمیقتر شوند و منجر به عوارض جدیتری همچون گانگرن یا حتی نیاز به آمپوتاسیون شوند. علاوه بر مشکلات عصبی، افزایش قند خون و ضعف سیستم ایمنی بدن نیز باعث کاهش توانایی بدن در مقابله با عفونتها و بهبود زخمها میشود.
درمان زخم پای دیابتی نیاز به مراقبت ویژه و مدیریت دقیق دارد. علاوه بر کنترل قند خون، تمیز نگهداشتن زخم و جلوگیری از فشار اضافی روی ناحیه آسیب دیده اهمیت زیادی دارد. همچنین استفاده از پمادها و داروهای آنتیبیوتیک برای پیشگیری و درمان عفونتها، و در برخی موارد انجام جراحی برای برداشتن بافتهای مرده، از مراحل درمانی مهم محسوب میشوند. به همین دلیل، افراد مبتلا به دیابت باید به طور منظم وضعیت پاهای خود را بررسی کرده و در صورت بروز هرگونه زخم یا آسیب، فوراً به پزشک مراجعه کنند.
عوامل مؤثر در درمان زخمهای دیابتی
درمان زخمهای دیابتی به چندین عامل بستگی دارد:
- کنترل قند خون: کنترل دقیق سطح قند خون است. افراد مبتلا به دیابت در صورتی که قند خونشان به طور مداوم بالا باشد، توانایی بدن در بهبود زخمها کاهش مییابد. قند خون بالا میتواند به کاهش جریان خون و عملکرد سیستم ایمنی بدن منجر شود، که باعث میشود زخمها دیرتر بهبود یابند و مستعد عفونت شوند. بنابراین، کنترل و تنظیم دقیق قند خون از طریق رژیم غذایی مناسب، مصرف داروهای تجویز شده و نظارت منظم بر سطح قند خون امری حیاتی است.
- وضعیت عروقی: اختلالات عروقی، مانند بیماری شریان محیطی، میتوانند جریان خون به ناحیه زخم را کاهش دهند و به همین دلیل درمانهای موضعی باید با توجه به این مسئله انجام شود.
- عفونتها: رعایت بهداشت عمومی و نگهداری از سلامت سیستم ایمنی بدن نیز عامل مهم دیگری در درمان زخمهای دیابتی است. افراد دیابتی به دلیل مشکلاتی که در سیستم ایمنی دارند، ممکن است بیشتر در معرض عفونتهای باکتریایی و قارچی قرار گیرند. تغذیه سالم، مصرف مکملهای غذایی که به تقویت سیستم ایمنی کمک میکنند، مانند ویتامین C و روی، و همچنین استراحت کافی میتواند به بهبود سیستم ایمنی بدن کمک کرده و روند بهبودی زخمها را تسریع کند. علاوه بر این، باید از هر گونه تماس با مواد آلوده یا محیطهای غیر بهداشتی که میتوانند باعث بروز عفونت شوند، جلوگیری شود.
- پانسمانهای خاص: انتخاب پانسمان مناسب میتواند سرعت بهبود زخم را افزایش دهد. عامل دیگر در درمان زخمهای دیابتی، مراقبت از زخم و تمیز نگه داشتن آن است. زخمهای دیابتی معمولاً در معرض خطر عفونت هستند، زیرا پوست آسیب دیده میتواند به راحتی آلوده شود. برای جلوگیری از عفونت، لازم است که زخمها به دقت تمیز شوند و از پانسمانهای مناسب برای پوشاندن آنها استفاده گردد. پانسمانهای مدرن با قابلیت جذب رطوبت و محافظت از زخم، میتوانند به تسریع روند بهبود کمک کنند. علاوه بر این، استفاده از مواد ضدعفونیکننده و داروهای آنتیبیوتیک در صورت بروز عفونت، ضروری است تا از گسترش عفونت و عوارض بعدی جلوگیری شود.
رویکردهای جدید درمان زخمهای پای دیابتی
با توجه به پیشرفتهای جدید در علم پزشکی، درمانهای موضعی نوآورانهای برای بهبود زخمهای دیابتی در دسترس قرار گرفته است که میتوانند تأثیر زیادی در تسریع روند بهبودی داشته باشند.
- پانسمانهای پیشرفته: در سالهای اخیر، پیشرفتهای زیادی در درمان زخمهای پای دیابتی صورت گرفته است. روشهای جدید درمانی، مبتنی بر تحقیقات علمی و فناوریهای نوین، به طور قابل توجهی میتوانند به تسریع روند بهبود و کاهش عوارض ناشی از این نوع زخمها کمک کنند. یکی از این رویکردها، استفاده از پانسمانهای پیشرفته است. پانسمانهای مدرن از مواد خاصی ساخته میشوند که شرایط رطوبتی مناسب را برای زخمها فراهم کرده و به بهبود سریعتر آنها کمک میکنند. این پانسمانها قادر به جذب ترشحات اضافی، جلوگیری از عفونت و محافظت از زخم در برابر عوامل محیطی هستند. برخی از این پانسمانها حاوی موادی مانند نقره یا کربن فعال هستند که خاصیت ضدعفونیکنندگی دارند و میتوانند از رشد میکروبها جلوگیری کنند.
- درمان با استفاده از نانو تکنولوژی: استفاده از فناوری نانو در درمان زخمها به ویژه برای انتقال داروهای مؤثر به محل زخم در حال افزایش است. نانوذرات میتوانند داروها یا آنتیبیوتیکها را به صورت هدفمند به محل زخم رسانده و روند درمان را تسریع کنند.
- درمانهای با استفاده از سلولهای بنیادی: یکی دیگر از رویکردهای جدید درمان زخمهای پای دیابتی، استفاده از سلولهای بنیادی است. در این روش، سلولهای بنیادی از بدن خود بیمار یا از منابع دیگر استخراج شده و به ناحیه زخم تزریق میشوند. این سلولها به بازسازی بافتهای آسیبدیده کمک میکنند و میتوانند روند بهبودی زخم را تسریع کنند. تحقیقات نشان دادهاند که سلولهای بنیادی قادرند با تحریک تولید سلولهای جدید، به ترمیم سریعتر بافتهای زخمی و کاهش احتمال عفونت کمک کنند. این رویکرد به ویژه در درمان زخمهای مزمن و عمیق که با روشهای معمول بهبود نمییابند، مؤثر است.
- درمانهای با استفاده از پروتئینها و فاکتورهای رشد: فاکتورهای رشد مانند فاکتور رشد اندوتلیالی و فاکتور رشد اپیدرمال میتوانند به تحریک فرآیند بهبود زخم کمک کنند. این فاکتورها میتوانند به طور موضعی به زخمها اعمال شوند تا روند ترمیم بافت تسریع شود.
- درمانهای با استفاده از لیزر: درمانهای لیزری نیز یکی از روشهای نوین در بهبود زخمهای دیابتی است. در این روش، از نور لیزر با طول موج خاص برای تحریک سلولهای بافتهای زخمی استفاده میشود. لیزر میتواند جریان خون را در ناحیه زخم افزایش دهد و به سلولهای بافت کمک کند تا به سرعت بازسازی شوند. این روش نه تنها میتواند به کاهش التهاب و درد زخمها کمک کند، بلکه میتواند به تسریع روند بهبودی با تحریک فرآیندهای ترمیمی طبیعی در بدن کمک کند. درمان لیزری به ویژه برای زخمهای مزمن و عمیق که به درمانهای سنتی پاسخ نمیدهند، مفید است.
درمانهای دارویی جدید نیز نقش مهمی در درمان زخمهای پای دیابتی ایفا میکنند. داروهایی که به صورت موضعی روی زخمها اعمال میشوند و یا داروهای خوراکی برای تقویت سیستم ایمنی بدن، میتوانند به تسریع بهبودی کمک کنند. داروهایی مانند آنتیبیوتیکهای پیشرفته، عوامل رشد و فاکتورهای ترمیمی میتوانند به کاهش عفونت، التهاب و تحریک فرایندهای ترمیمی کمک کنند. بهویژه داروهای آنتیبیوتیک جدید با طیف وسیعتر و اثر ضدعفونیکنندگی قویتر، در درمان زخمهای پای دیابتی و جلوگیری از عفونتهای ثانویه نقش مؤثری دارند.
در نهایت، استفاده از تکنولوژیهای هوشمند و دستگاههای جدید برای نظارت و درمان زخمها نیز در حال رشد است. دستگاههای پوشیدنی مانند گرانتهای فشار و سیستمهای کنترل رطوبت میتوانند بهطور دقیق و مداوم وضعیت زخمها را مانیتور کنند و پزشکان را از هرگونه تغییرات در شرایط زخم آگاه سازند. این سیستمها همچنین میتوانند از طریق ارسال اطلاعات به پزشک، تصمیمگیریهای درمانی را تسهیل کنند و روند درمان را دقیقتر و شخصیتر سازند. بهعلاوه، استفاده از پرینترهای سهبعدی برای ساخت ساختارهای بافتی و استفاده از مواد زیستی برای ترمیم زخمها، نوآوریهای جذابی است که در آینده میتواند نقشی اساسی در درمان زخمهای دیابتی ایفا کند.
با توجه به این رویکردهای جدید، درمان زخمهای پای دیابتی به طور قابل توجهی بهبود یافته است و امکان کاهش عوارض و بهبود کیفیت زندگی بیماران فراهم شده است. این پیشرفتها نه تنها درمانهای مؤثری را در اختیار پزشکان و بیماران قرار میدهند، بلکه به بهبود چشمگیر در کیفیت درمان و کاهش هزینهها کمک میکنند.
مزایای درمانهای موضعی در مقایسه با درمانهای سیستمیک
درمانهای موضعی برای زخمهای دیابتی مزایای زیادی دارند که شامل:
- دستیابی مستقیم به محل زخم: درمانهای موضعی میتوانند به طور مستقیم روی محل زخم اعمال شوند، که این امر باعث افزایش اثربخشی درمان میشود.
- کاهش عوارض جانبی: درمانهای موضعی معمولاً عوارض جانبی کمتری نسبت به درمانهای سیستمیک دارند، زیرا داروها فقط در ناحیه زخم جذب میشوند و تأثیری روی سایر بخشهای بدن ندارند.
- کنترل بهتر روند درمان: با استفاده از درمانهای موضعی، میتوان به راحتی وضعیت زخم را ارزیابی و روند درمان را کنترل کرد.
چالشها و محدودیتها
اگرچه درمانهای موضعی برای زخمهای دیابتی مؤثر هستند، اما برخی چالشها و محدودیتها وجود دارند که باید به آنها توجه کرد:
- هزینههای بالا: برخی از درمانهای نوین مانند درمان با سلولهای بنیادی و نانوذرات ممکن است هزینهبر باشند و در دسترس عموم بیماران قرار نداشته باشند.
- نیاز به پیگیری مداوم: برای دستیابی به بهترین نتایج، بیماران نیاز به پیگیری مداوم و تعویض منظم پانسمانها دارند که میتواند زمانبر و هزینهزا باشد.
- محدودیتهای پزشکی و تخصصی: برخی از درمانهای پیشرفته نیاز به تخصص بالا و تجهیزات پزشکی خاص دارند که ممکن است در همه مراکز درمانی در دسترس نباشد.
نتیجهگیری
درمانهای موضعی برای زخمهای دیابتی در سالهای اخیر پیشرفتهای چشمگیری داشتهاند و بسیاری از روشها و فناوریهای نوین میتوانند به طور مؤثری روند بهبود زخمها را تسریع کنند. با این حال، همچنان نیاز به تحقیقات بیشتر و توسعه روشهای جدید برای کاهش هزینهها و افزایش دسترسی به این درمانها وجود دارد. در نهایت، درمانهای موضعی به عنوان بخش مهمی از مدیریت زخمهای دیابتی باید همراه با کنترل قند خون و مراقبتهای عمومی دیگر به کار گرفته شوند تا بهترین نتایج به دست آید.
تهیه شده توسط کلینیک درمان زخم نیلسار